| Q35.yuu IVR時の記録について質問です。記録の形式は病院により様々だと思いますが、皆さんはどこまで記録していますか?カテーテル等のデバイスや撮影の血管まで細かく記録していますか?当院はカテ室には3人の看護師が常勤していますが、そのほかに循環器・脳外科・消火器・ICUの看護師が応援として日替わりで来ています。夜間休日は救急外来か当該病棟の看護師が介助についています。常勤の3名以外は日々違う看護師で、正直IVRを理解しているとは言えない状況です。デバイスの名前や撮影部位がどこかに気を取られてしまい、患者の看護はそっちのけになっていることが多いので、記録の改善を検討しています。皆さんがどこまで記録しているか教えてください。ちなみに当院は経時記録で、電子カルテにはなっていますが放射線特有のものはありません。 |
| A35.保山悦子 Q1.Q28の回答もご参照ください。 施設にあった看護記録をまず検討してみましょう。あくまでも看護記録ですが、穿刺部位やその観察事項・特殊なデバイスを使用し継続看護に役立てるもの・合併症や急変時は経時的な記録が必要・撮影部位が一定の場合放射線皮膚障害のリスクを申し送る場合など、IVRの特殊なアセスメントや観察などが記録されていると思います。 これを機会に自施設のIVR看護記録を所属長と一緒に検討されると、よりカテ中の看護自体が見直されることになるはずです。デバイスや撮影部位の詳細はコストや技師の記録とも重複しがちですので、看護が後手に回らないような記録の見直しを期待しております。 |
| Q34.ピノキオ 当院ではRadial穿刺でも上半身裸で検査を行っています。またAMIでは緊急PCIをFA穿刺で行うため、全身裸で検査を行います。 患者からは「寒い」という声がしばしば聞かれており、検査中に検査着を着たまま検査を受けることはできないかと考えています。スタッフからは「穿刺部位が変更になった時や急変時に邪魔」という意見が多く、実際にディスポ検査着を着用すると心電図にノイズが入ってしまいます。そこでみなさんの施設では寒さ対策をどのようにされているのか教えていただけませんか?また検査着を着用されている施設の方はどんな工夫をされていますか? |
| A34.青鹿由紀 穿刺部位の変更や急変時に困るという考えかたがあるようですが、複数の施設の現状をまとめました。 主に、前開きで肩から袖口までがマジックテープで着脱可能な術衣を着用してもらっています。 診断カテだけなら術衣の肩のマジックテープをはずして、消毒野スペースを大きく確保し、術衣が消毒野に落ちないようにテープで固定しています。ECGの四肢は肩・腹部につけるので、下肢は患者自身のパジャマ・靴下も可。寒さに弱い患者にはホットパックや通常バスタオルで保温するところを膝掛けタイプへ変更しています。 大腿からの穿刺でも術衣です。バスタオルを使用して保温し、マジックテープが洗濯でダメになることと肩が出ていて寒いという理由から、ディスポ検査着に変えた施設もあります。 穿刺部位は事前カンファレンスで決定します。AMIやハイリスクやレトログレードのアプローチなど別穿刺が必要であれば、事前にわかります。onsite(Ad hoc /st-by)PCIやハイリスクなPCIは術者に確認しながら、鼠径部の準備も行います。通常のカテのradia穿刺で穿刺部位を変更する時は、対側radialだったりbrachialに変更することが多いので、必ずしも全裸の必要性はないのが現状です。 患者の病態や術式等で準備は変わって来ますから、今回の問題について、看護師だけではなくカテチーム全体で検討されてはいかがでしょうか。 |
| Q33.なかなか カテ室に勤務して8年目の看護師です。これまで介入スタッフ不足で、私だけ介入することが殆どでしたが、最近待望のスタッフ増員となったものの、マニュアル作成が出遅れ困ってます。その中で、感染対策や医療安全に関するマニュアルを導入されいる施設がありましたら参考にしたいので教えて頂きたいです。 |
| A33.保山悦子 感染対策や医療安全は院内ルールあるので、あえてカテ室のマニュアルに重複して入れ込む必要はないと思います。マニュアルの定義が不明瞭なのでカテ室の基準と考えて回答します。院内の感染対策や医療安全のルールに鑑みて、尚且つカテ室独自のルール化したいものだけをピックアップされると作成しやすいと思います。 例えば感染対策では、セットアップ時の空調調整やデバイス挿入時の室内準備後空調を切って30分締め切ることや、感染リスクのある患者のカテ順番をコントロールすることや廃液の片付け方法などカテ室独自のルールを明文化します。また医療安全は、例えば移乗におけるカテ室の手順やデバイス開封のルールなどがあります。カテ室の看護師スタッフ間で、共有したい内容・ルール化したい内容を項目ごとに盛り込んでいくのがポイントではないでしょうか。 |
| Q32.yoko 放射線センターでタイムアウトを早急に取り入れることになりました。 IVRのタイムアウトは、手順が出来ましたがCT/MRI/RI/放射線治療などでタイムアウトをおこなっている施設がありましたらどのような内容でおこなっているか教えてください。 |
| A32.本間美智子 研究会メンバーの中には、CTガイド下生検や前立腺がん小線源療法(放射線治療)でもタイムアウトを行っている施設もありました。 侵襲の高い医療処置の安全性のため・確認作業を強化するためなどの目的と施設基準をもとに部署内でタイムアウトが必要な検査・治療を検討すると良いのではないかと思います。 |
| Q31.Nacky アンギオ室運営に関する質問です。 当院は、カテ室が3部屋あり、胸外・脳外・神内・循環器(虚血・不整脈)・腎内・外科・放射線科・耳鼻科が使用しています。検査の予定は、放射線科技師が管理していますが、医師の要望のまま入れているため、定期の検査・治療でも時間外になることがあります。カテ室は、ER看護師が担当しており、3交代勤務で働いています。アンギオ室の運営委員会がなく、立ち上げたいと思っていますが、他施設では、どの科の医師が委員長となって動いているのか教えてください。 |
| A31.野口純子 運営委員会がある病院をあまり存じ上げないのですが、だいたい放射線機器なので放射線科、循環器が主の病院では循環器が多いのではないでしょうか? 貴院は、放射線技師がスケジュール管理をしているようなので放射線技師か、もし安全管理室があれば室長に相談して、関連する各科の先生方を招集し自主的に決めてもらえばいいようにも思います。 あとは、ご自分の上司にまずは相談してみるのがいいかと思います。 看護師が委員長をしてはいけないと決まってはいないと思います。もし、Nackyさんが委員長になった暁には、取り組みなどを研究会で発表していただけると他施設でも参考になると思いますので、ぜひよろしくお願いします。 |
| Q30.mi-na 造影剤副作用に関する質問です。 現在、副作用対応マニュアルの見直しを行っています。中等度程度のアレルギーを発症した患者への指導や対応について、点滴等の処置でアレルギーが消失した場合は医師の診察・判断のもと帰宅していただいていますが、一度消失したアレルギーの再燃の可能性はなのでしょうか?帰宅しての経過観察でいいのか、経過観察の入院が安全なのか教えてください。 |
| A30.東大病院放射線科医師 佐藤次郎 看護師 中谷春美 当院では、中等度のアレルギー(点滴の処置でアレルギーが消失)の場合、上級医の判断により帰宅していただいております。一度消失したアレルギーの再燃は0ではありませんが、可能性としては低いためそのように対応しています。 アナフィラキシーショック・呼吸困難を起こした場合、血圧低下があり点滴により回復がみられない場合には入院し、加療または経過観察を行っています。 患者指導として、帰宅後に息苦しさや発疹その他の症状が出現した時は、救急外来に連絡し造影CTの検査を行ったことを伝えるようにしています。 当院では放射線科上級医の判断によりますが、他院では、放射線診断科の医師だけではなく主治医に連絡し患者診察を一緒に行ってもらい主治医と相談で決定しているところもあるようです。 これからマニュアルを作るということでしたので、見つけた資料を提示致します。 参考にしてください。 http://www.bayer-diagnostics.jp/static/pdf/auth/cm_faq/cm_faq_1.pdf
A30.保山悦子 当院の造影剤副作用マニュアルは放射線科全体のものとして、看護師・医師・技師で作成しています。マニュアルには各メンバーの動きをツール化しています。マニュアル作成の際はアセスメントしやすいように、定義をしっかり統一化しました。 その施設で決まっている分類の対処方法に従って、観察する内容を明確化して、対応のルール化をする事が改正の意味になると思います。 造影剤の説明用紙に書いてある事に忠実に事象が出たら(物理的反応は除く)「副作用カード」を渡しカルテ入力とRIS入力をします。そこだけは医療安全としての院内ルールも入れて作成すればいいのではないでしょうか。再燃の件もあるので、後から出てくる症状なども「造影剤使用後の注意事項」の用紙を渡し注意を促しています。 |
| Q29.ちい スタッフ教育の面での質問です。当院では放射線部は、カテ室、TV室(ERCPやBFなどの内視鏡も含む)、CT・MRI・RI注射、RT介助、PET-CTを5人のメンバーでローテーションして行っています。病院内には待機というシステムがあり、緊急検査の介助や救急外来の業務多忙時に呼び出されます。このほど、内視鏡室と放射線部が一つのチームになり、待機者が日常の業務もローテーションする策が上がり、難しいのではないかと頭を悩ませながら始めましたが、スタッフは不安でいっぱいです。待機で呼び出される検査はカテばかりでなく、内視鏡止血やERCP、PTCD、脳外科の血管内手術、TAEなど様々で、何に呼ばれても完璧にできなければならないという上司の命令も解りますが、リーダーという立場でどのように日々の勤務を回せばうまくいくのか分かりません。内視鏡と放射線部というそれぞれが多種多様な検査を行う部署が、当院のように一つのチームになってローテーションを行っているところがあればよい勤務形態の方法をお教えいただけるとありがたいです。 | |||||||||
| A29.丸山陽子 当院では診療検査部として8部署(CT、MRI、光学医療診療部、血液浄化部、放射線治療部、消化管:透視室、血管造影室)を三十数名の看護師でローテンションしています。ローテンション勤務の実際は、スタッフの不安・不満が多くありました。マニュアルは誰が見てもわかるように心がけ記載していますが、実際の検査ではマニュアル通りにいかないことがとても多いです。たとえ、経験のある部署であってもローテンションをしていることによって情報が共有されず、不安につながることがあるようです。各部署の受け入れ体制の雰囲気はどうなのか、疑問に感じたことをすぐに相談できる相手がいるのかとの問題があがりました。その対応策として当院では各部署リーダー制をとり、ローテーションはせず固定配置しております。スタッフへのフォローや声掛けなど責任を持って行うことにより、相談できる相手がいることへの安心感を得ることができております。また、オリエンテーションの方法として紙面だけでは伝えきれない事が多くとても時間を要する結果となっていました。そのため、光学医療診療部ではipadを使用し動画マニュアル作成に取り組んでいます。情報共有の方法や他職種との信頼関係の構築をどのように行っていくのかとても大事な鍵になるのではないかと思います。 | |||||||||
| Q28.りんりん 来年、電子カルテを導入することになり放射線分野の看護記録をすべて見直す予定です。 入力に手間がかかることが予想されるので簡便にしたいと考えています。参考意見や他施設ではこういう形で行っているなどを教えて下さい。 | |||||||||
| A28.宇野知子 当院では、IVR領域の検査や治療に関しては、検査別や内容別にテンプレートを作成し使用しています。 テンプレートの良い点は、ある程度の雛型を作ることで、統一した看護記録を記載することができます。ただし、注意点として数値やチェックを入れるだけのテンプレートにすると、患者個々の状態やアセスメントの記録が残りずらく、看護実践がきちんと記録されない危険性があります。 テンプレートの内容を考える時には、経時記録の中にも特記事項記載欄を作成したり、術中の患者の様子や看護実践が記載できる欄を作り、患者個々に合わせた記録ができるよう工夫すると良いでしょう。ただし、看護実践等の記載内容も皆が同じ目線で看護し記録できる内容を検討すると良いと思います。 またテンプレートの種類は、血管造影でも、診断や治療バージョンまたは局所麻酔や全身麻酔バーションなど幾つかの種類を作成すると記載する内容が整理しやすいと思います。 看護記録の内容については、自施設の看護記録基準に則って作成する必要がありますので、看護部ともよく話し合いながら検討してくださいね。 | |||||||||
| A28.保山悦子 まず各施設の看護記録の基準があるので、そこからずれないように作成する必要があります。 テンプレートでも、パスでも、経時記録でもひな形としてはなんでもいいのです。ただ看護の記録なので、検査・治療の領域はタスクが多くなるのは仕方がないです。 当院は術中の看護記録は、電子カルテ導入からテンプレートを作成し、経時的且つ看護を提供した理由(アセスメント)患者の状態(観察)を手順に沿ってVSと共に残してます。検査・治療・科別の特徴によっていくつかのテンプレートを作成していますが。 作成して実際使ってみて、医師からこれもこれも入力してほしいと希望が多く、また実際の手順には関係ない同意書チェックやタイムアウト実施チェックも入れる改正が必要となりました。 | |||||||||
| Q27.mi-na IVR看護師のクリニカルラダーに関することで伺います。 手術学会や内視鏡技師会など、特殊な看護に関する部門では学会において提言されているようですが、IVR看護においては今後クリニカルラダーの作成の予定はあるのでしょうか?CVITの演題などで、各病院独自のカテ室クリニカルラダーに関する内容を拝見しますが・・。 | |||||||||
| A27.五十嵐麻美 当会としてラダーの作成は現在未定となっております 各施設によって取り扱うIVRの内容も違うでしょうし、IVR介助の範囲や業務内容は様々でしょう 各施設の看護部や教育担当部門者と相談しながら各々に相応しいラダー作成が出来ると良いですね 参考資料としてこちらを提示しておきますのでご覧下さい
日本インターベンションラジオロジー学会誌 2011.Vol.26.No1特集 IVRペーシェントケア P23〜27.P37〜42 | |||||||||
| Q26.mi-na 今回、INEに合格することが出来ました! 院内での活動計画を立案するうえで、各施設のINE(IVR認定看護師)の活動内容を参考にしたいと思っています。どのような活動を行っているか教えていただければ幸いです。 | |||||||||
| A26.浅井望美 院内でどのような活動をするかを考える前に、何のために活動をするのかをはっきりと明確にしなければ活動案そのものも具体化せずに形や気持ちだけで終わってしまうと思います。今回の質問内容は、INEの活動内容とのことでしたのでINE主催の会に参加し実際にどのような活動を行っているのか情報収集してみてはいかがでしょうか?また、INE資格の取得に関係なく院内でIVR看護の確立のために頑張っている方は全国にたくさんおりますので、関連する看護学会などに積極的に参加し自分が何のために活動するのか自己研鑽に努めることをお奨め致します。 Q25.konononmama カテ室のEVT治療介助で看護師が入る場合があります。 インフレーションデバイス使用はデバイスの包装からの取り出し→デバイスのセッティング→バルンカテーテル挿入→拡張→デフレイト→カテーテル抜去と手順がありますが、オペ着を着て介助を行う際にどこまでが診療介助の領域か、看護業務としてどこまでが認められているのか、ガイドラインやデバイス取り扱いに関して教えて欲しいです。介助に入る際に、看護師の介助の範疇はどこまでかがはっきり知りたいです。 | |||||||||
| A25.青鹿由紀 ①デバイスの包装からの取り出し→②デバイスのセッティング→③バルンカテーテル挿入→④拡張→ ⑤デフレイト→⑥カテーテル抜去 ①〜⑥まで全てが、診療の補助、もしくは医行為の領域です。 医事法のもと、身体に対して、切る・刺す・入れるなどを行うことによって何らかの変化を発生させる行為が医行為であり、変化の影響(直接的でなくても)の大きさによって侵襲の程度が変わってきます。 看護業務としてどこまでが認められているのか、というガイドラインはありません。 少なくとも③④⑤⑥は侵襲の高い医行為と考えられます。当研究会のメンバーが所属する施設では、看護師の業務にはなっていません。 ②のセッティングは、どの程度までの行為をさしているのかが不明ですが、セッティングの状態が結果に 与える影響から、医師が自分の責任で行うことが多いようです。 デバイスナース・スクラブナースと言われるナース(名称は決まっていない)が、医師が安全と判断した範囲内でデバイスに直接関わる施設もあるようですが、まだ一部に留まっているのが現状です。 では、侵襲の高い医行為をどの程度まで看護師が施行して良いかですが、特定看護師(仮称)のことでも、さまざまな論議がなされていますよね。実施者責任が発生することです。その行為を実施した結果の影響の大きさ・その行為を実施できるだけの教育的背景・対象の基準・実際の手順など、各施設の責任において異なるので、貴施設の方針がどうなのかということではないでしょうか。 以上を踏まえて、貴施設ではどこまでを看護師の範疇とするかをよく話し合ってみられたらいかがでしょうか。 | |||||||||
| A25.千葉県公立病院 診療放射線技師 グレーゾーン行為の見極め方は,学会などからガイドラインや指針が出ていないのであれば,過去の判決を参考にする以外方法は無いと思われます. 細かく書いたらきりが無いので,結論からすると個人の責任にならないように,病院の指針で物事の判断を決めるしかありません.病院で決めたからと行っても,千葉県がんセンターのように病院の判断ミスというで,書類送検されてしまう事例もあり,難しいのが現状です. インフレーション関連では,はまなすクリニックで透析患者の血管を拡張したとしてMEと院長が過去に逮捕されております.カテ室とは別件の判例ですが,今回の判断材料のひとつになるとも思います・ 厳密には,当施設みたいに造影剤のボタンを押す行為の可否について弁護士法律事務所に依頼するなどして,本件を介助行為を司法に委ねるか,厚労省の拡大業務に検討してもらう方向性を看護士協会で図るか,というのが現状で,現在問題が発生すれば,不利な条件であると考えるのが一般的というのが私の見解です. したがってCVITなどの学会で,業務の標準化を推進するコメントなり出ないとグレーゾーンの現状維持が続くのみです.首になってまで仕事したくないので,活発に議論されるべき大事な問題だと思います. | |||||||||
| Q24.ri-ko | |||||||||
| A24.中谷春美 当院では術前訪問をすべての患者さんに実施するのがよいと考えていますが、スタッフとの相談の上、現在は初回診断カテの患者さんに実施している状況です。 やはり、スタッフの人数や検査件数・業務などからすべての患者さんに術前訪問を実施できる状況ではありません。しかし、術前訪問の目的を病棟の看護師とも話し合いを行い、患者さんの求めているものは何かを考え、それに沿った紙面のパンフレットを作成し訪問を開始しました。 まずは目的を明確にしておくこと、そしてスタッフ間で共有しておくことが大切です。スタッフの皆さんとよく話し合われて、どのような方向性で行くのか決めていってはどうでしょうか。 (過去Q&AのQ11にカテ後訪問について記載がありますのでご参照ください。) | |||||||||
| Q23.てーあ 今度カテ室でタイムアウトを取り入れます。タイムアウトを取り入れている施設の方で、どのような方法で行っているのか教えてください。まだ具体的には決めていませんが今からOP室などに見学に行くつもりです。どのタイミングで確認作業をしているのかまた、方法を教えてください。 | |||||||||
| A23.島袋朋子(湘南鎌倉総合病院副看護部長) 院内で承認を得たチェック表を使用してタイムアウトを実施し、記録として電子カルテ保存されるシステムです。
| |||||||||
| A23.丸山陽子 当院では4年前から情報共有と医療安全のために血管撮影室独自で作成しタイムアウトをはじめました。導入するにあたり、病院によって特殊性もあるため、実行する前にチーム内での検討が重要だと思います。
| |||||||||
| Q22.mi-na カテ室の防災マニュアルを作成する予定です。参考になる文献を教えてください!! また、皆様のカテ室では、どのような内容の防災マニュアルを準備していますか?ぜひ、参考にさせていただきたいと思います。 | |||||||||
| A22.野口純子 病院機能評価の項目にも「病院の危機管理への適切な対応:災害発生時の対応体制が整備されている」というのがありますように、現在どこの病院でも防災マニュアル作りに必死ですね。さて、いくつかの病院の災害マニュアルを拝見しましたが、行動フローチャート(誰がどんな役割をとるか)や震度の大きさによる動作や患者対応。その時に行っているIVRの段階(準備中なのか、シースが入った後なのか、治療中なのか、止血中なのか・・など)に応じた対応など、細かく場面設定しその状況に応じた対応を書いているものが多くありました。(とても立派なマニュアルばかりなのでお見せしたいのは山々ですが、病院の許可などが必要なので、大雑把な説明でお許し下さい) 病院の施設によっても、この電源は入る、自家発電になるまで時間がかかる、カテ室の電源は一切使えないなど、様々だと思います。ご自分の病院の災害マニュアルを参考にしながら、医師、技師、MEと相談しながら作成していくのがいいと思います。 | |||||||||
| Q21.てーあ 業者にも確認したんですが、砂のうは必要でないと。医師とも相談した結果、8Frでは砂のうが欲しいとの意見でした。 そこで、止血ベルトの上から砂のうを使用している施設がありましたら、その固定方法を教えていただけると助かります。 | |||||||||
| A21.保山悦子 砂嚢をテープで貼ったり、ただ置いただけにしてあるだけだったりと施設間で差があります。以前砂嚢を長時間外さずに障害が出た事例もありますが、砂嚢についてのJSIRのガイドラインはありませんでした。術者ともよく相談の上検討してみてください。過去のQ&A A5も参照してください。 | |||||||||
| Q20.Konononmama 両下肢ASOの患者さんのEVT治療に携わりました。Rutherford分類4で右のSFAがCTOでした。 ステント留置をすることになったのですが、前拡張後に拡張前まで100まであった収縮期血圧が60まで低下してしまいました。造影上穿孔性出血はなく、輸液滴下速度を速めて、ステント留置後に血圧が上昇しはじめました。この血圧低下は、下肢への血流量増加に伴い起こったと考えて良いのでしょうか? | |||||||||
| A20. 宇野知子(順天堂練馬病院 循環器西野医師) IVRに関わっていると、その時々でいろいろなことが起こりますよね。 その一つ一つを結果問題なかったからといって流してしまうのではなく、今回の質問のように疑問に思いきちんとアセスメントすることはとても大切なことだと思います。 今回の質問に関しては、医師の見解が必要と感じましたので当院循環器医師へ聞いてみました。以下医師からの回答をまとめたものです。 「ご質問の内容のみでは、アプローチ方法や血圧以外の変動などが分からないので、一概には言えませんが、この状況でもっとも可能性が高いのは、出血か迷走神経反射だと考えられます。 完全閉塞の場合、前拡張では完全に拡張させるわけではないので、血流量増加に伴う血圧低下は考えにくいと思われます。 また、収縮期血圧はおそらく閉塞部分よりも鼠径側で測定していると思われますので、閉塞部分でなにか異常がおこってもあまり血圧の変動は見られません。 造影上出血がなかったことや輸液による負荷で血圧が戻ったのを考えると、拡張時の刺激や痛みに伴う迷走神経反射の可能性が高いのではないでしょうか。」 | |||||||||
| Q19.だぶるS CVポート造設後のシャワー浴開始時期について質問です。 ある先生が埋没縫合を始めました。その先生から術後のシャワー浴は10日後からで、それまでは下半身シャワーにして欲しいと言われました。その先生は創感染を起こした経験があるらしく…。今まではナイロン糸で縫合後デュオアクティブETを貼って、翌日からシャワー浴可と説明、抜糸は依頼科外来で行い、ポート造設翌日よりポート使用するケースが多数あります。皆さんの施設では、創管理や保護はどのようにしていますか? | |||||||||
| A19.浅井望美 メンバーの施設に確認してみました。入浴時期は当日または翌日がほとんどでした。入浴方法については、フィルムドレッシング(テガダームやIV3000など)を創部に貼用しシャワー浴や入浴を行っています。しかし、いずれも主治医の指示に従って行っているのが現状です。CVポートの使用は、安全に化学療法や静脈栄養が施行できる有効な手段です。病院によってプロトコールに相違があると思いますが、エビデンスをもとに院内のICTなどと協力し患者さんの状態に合わせたよりよいケア方法を考えて基準を作っていくことが重要だと思います。 | |||||||||
| Q18.hiro 大腿動脈シース抜去ごの用手圧迫について。 当院ではDrが用手圧迫を行った後、看護師が圧迫固定を行っていますが、看護師が用手圧迫をしている施設もあるようです。看護師が行う医療行為として用手圧迫はどうなんでしょうか。出血や血腫形成など様々な合併症を考えれば怖いことだと思うのですが・・・ | |||||||||
| A18.青鹿由紀 侵襲の高い処置行為を看護師が実施することについて、大きな不安が伴うのは当然だと思います。 この例に限らず、様々な処置行為のどの程度までを看護師が実施して良い範囲とするのかはその施設によって異なるので、まずは、その施設の方針がどうなのかということではないでしょうか。 看護師が静脈注射を実施することについて、独自の教育プログラムやライセンスを設けている施設が増えています。動脈に関する処置行為についても同じ考え方ではないでしょうか。まずは、所属する施設が看護師による動脈に関する処置行為についてどのように考えているか、実施する方向であれば、対象の基準や実際の手順、教育の整備・・・ですね。 | |||||||||
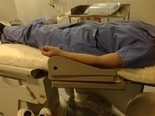
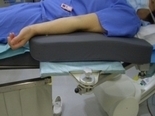
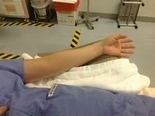
| Q17.kei 心カテで左橈骨動脈からのアプローチの時に、医師から手台の要望がありました。 患者さんの右側に立ち手技を行うのに、左腕を術者寄りに置きたいとのことです。そんな要望なしに、難なくこなしている医師もいますが、もし何かご存じであれば教えていただけますか。 | |||||||||
| A17.保山悦子 手台に関して、医師に具体的な要望をとり、技師・看護師と意見交換ができればいいですね。当院では左側の手台で穿刺しシース挿入後術者が右側に戻り(この時手台は外す)、穿刺手首を体幹に寄せドレープと布鉗子で固定します。手台は術台のオプションもありますし、工夫したものを使用するならCアームの操作にも支障のないものが必要です。(写真参照) |
| Q16.mi-na IVR時に必要なガイドワイヤーやカテーテル類など、デバイスの特性について学べる参考書や方法があれば教えてください。 |
| A16.野口純子 あまり、デバイスの特徴の書いてある本ないですよね。 最新のIVR学会誌2012、Vol,27 No4 P45〜P48 藤原寛康:術前のチェック、道具の準備とその扱い P52〜56 関明彦:マイクロカテーテル操作、マイクロガイドワイヤ操作マイクロカテーテル形状づけが面白くて勉強させて頂いています。 ちなみに脳血管系では滝和郎監修:脳血管内治療 必須知識のアップデート メジカルビュー社が大変役に立ちます。 なお、文献ではありませんが、IVR看護講習会(インターベンションエキスパートナース講習会)の「非血管系IVRの基本」を担当する竹内義人先生の講義では、ドレナージカテーテルなどの特性などのお話が聞けて勉強になります。また学会の企業ブースでデバイスを勉強することや、常日頃の業務で使用しているデバイスの特性とカテーテルの手技とを関連付けて見ていく方法も大事だと思います。 |
| Q16.mi-na IVR時に必要なガイドワイヤーやカテーテル類など、デバイスの特性について学べる参考書や方法があれば教えてください。 |
| A16.野口純子 あまり、デバイスの特徴の書いてある本ないですよね。 最新のIVR学会誌2012、Vol,27 No4 P45〜P48 藤原寛康:術前のチェック、道具の準備とその扱い P52〜56 関明彦:マイクロカテーテル操作、マイクロガイドワイヤ操作マイクロカテーテル形状づけが面白くて勉強させて頂いています。 ちなみに脳血管系では滝和郎監修:脳血管内治療 必須知識のアップデート メジカルビュー社が大変役に立ちます。 なお、文献ではありませんが、IVR看護講習会(インターベンションエキスパートナース講習会)の「非血管系IVRの基本」を担当する竹内義人先生の講義では、ドレナージカテーテルなどの特性などのお話が聞けて勉強になります。また学会の企業ブースでデバイスを勉強することや、常日頃の業務で使用しているデバイスの特性とカテーテルの手技とを関連付けて見ていく方法も大事だと思います。 |
| Q16.mi-na IVR時に必要なガイドワイヤーやカテーテル類など、デバイスの特性について学べる参考書や方法があれば教えてください。 |
| A16.野口純子 あまり、デバイスの特徴の書いてある本ないですよね。 最新のIVR学会誌2012、Vol,27 No4 P45〜P48 藤原寛康:術前のチェック、道具の準備とその扱い P52〜56 関明彦:マイクロカテーテル操作、マイクロガイドワイヤ操作マイクロカテーテル形状づけが面白くて勉強させて頂いています。 ちなみに脳血管系では滝和郎監修:脳血管内治療 必須知識のアップデート メジカルビュー社が大変役に立ちます。 なお、文献ではありませんが、IVR看護講習会(インターベンションエキスパートナース講習会)の「非血管系IVRの基本」を担当する竹内義人先生の講義では、ドレナージカテーテルなどの特性などのお話が聞けて勉強になります。また学会の企業ブースでデバイスを勉強することや、常日頃の業務で使用しているデバイスの特性とカテーテルの手技とを関連付けて見ていく方法も大事だと思います。 |
| Q15.kaowata 小児の心カテは鎮静下なので、両上下肢の抑制と膝関節の固定を必ず行いますが、経験に基づいての抑制方法なので、特別なマニュアルもなく、良肢位を保てるように配慮するのみで、いつも不安があります。他院ではどのように、どんな器具を使用し、抑制を行っていますか? また、検査後の穿刺部位の止血は、新生児や小児の平田式圧迫固定帯のサイズが無いことと、安静が保たれないので、シーネを腰の部分から膝関節くらいまであて、膝が曲がらないように包帯で下肢から腰まで巻いています。この方法についても、他の施設ではどのように行っていますか? |
| A15.中谷春美 当院でもドルミカム・ペンタジンで鎮静を行ったうえで両上肢の抑制と膝関節周囲での下肢の抑制を行っております。抑制器具については、デュラポアテープを使用していますが、マジックテープを使用する施設もありました。 <両上肢>両上肢はデュラポアを使用し、肩関節の前方挙上(110°以内)・内旋、肘関節の軽度屈曲(90°以内)状態で固定する(軽くおなかに両手を置き、そのまま肩関節を約90〜110°挙上させる) ポイント:
*長時間の検査や体動があった後は、適宜固定の状態を再確認し、転落や静脈叢・腕神経 叢の圧迫によるうっ血や神経損傷の予防に努めるこちらを参照下さい 小児Q&A.docx 圧迫については、基本は成人と同様です。下肢の屈曲がなく安静を保つことが重要なので、シーネを使用し固定します。小児では起き上がることもリスクなので、体幹抑制を大きめにしたりする施設もありました。 |
| Q14. タムマユ 脳外アンギオの際の枕について質問します。CASやコイルの際、患者さんは長時間、同一の位置から頭を動かすことができず苦痛を強いられます。しかし、使用する枕が柔らかいと時間の経過と共に頭の位置が自然とずれてしまうし、硬いとより苦痛を増強してしまいます。皆さんの施設で工夫されていることや、おすすめのものがあれば教えてください。よろしくお願いします。 |
| A14.丸山陽子・中谷春美 当院の脳アンギオで使用しているヘットレスはフィリップスの装置を購入した際に、サービス品として一緒に付属されていたものです。値段は36000円。 患者さんから頭部の痛みなどの意見は今まで聞いたことはないです。 記憶にある患者さんからの意見としては「ふかふかして気もちいい」とありました。
A14.保山悦子 頭用のホルダを術台に固定。その下にナースパッド(東洋技研)という薄いパッドを入れてます。以前スポンジとかも使用しましたが、やはり後頭部の一部がジンジンすると言われて、購入してみました。透視や撮影にも影響がないので使用しています。 後頸部の高さとの関係もあるようで、このように小マットを後頸部か後頭部に当てて使用します。ナースパッドは下記サイト http://nursepad.shop-pro.jp/ |
| Q13.mi-na 造影CT時の造影剤血管漏出の事例が発生しました!!正中静脈から穿刺し、血液逆流も確認、疼痛もなく無事終了したと思ったところ、数分後に穿刺部位よりも何故か『末梢側』から腫脹が出現しました。 何故、穿刺した部位よりも末梢側から腫脹してきたのか原因が全く分からず、結局、造影されていなかったことが後からわかり造影剤の血管外漏出による腫脹であることが発覚しました・・。現在、今後の対策について検討中ですが、血液逆流も確認し留置針も使用、注入終了するまで疼痛の有無も確認し、インジェクターの圧も上昇せず、終了後も漏出がないことを確認した経緯。これ以上に対策はあるのだろうか・・と悩んでいるところです。正中静脈からの血管確保も、皮下組織が多いために漏出したとしても疼痛として感じることが少なく、前腕からの血管確保が安全という見解もあり・・?造影剤の血管外漏出対策、是非教えてください!!
|
| A.13 野口純子 放射線医学総合研究所人材育成センター主催・放射線看護過程での講義で造影剤漏出について訪ねた時の経験談です。受講者から、「確かに手背は漏れると危険ですが、少量の漏れで患者が痛みを訴えるため、あえて手背から静脈を確保している」という施設がありました。その施設は正中から確保して、やはり疼痛なく大量に漏出した経験があるそうです。講義の度に受講生に尋ねると、「正中から静脈確保して大量に漏出した。しかも疼痛の訴えなし。」のケースは多く見られました。 また、ご質問内容に関して高知医療センターの森田先生に相談したところ、 「撮影時に手を上げると思うのですが、手を上げた状態で逆流と注入を確認したのでしょうか?正中は手をおろして状態で穿刺した場合、手を上げたとき、留置針の先端が肘の曲がりで抜けてくることがあります。現象としては留置針が抜けてきて、皮下注入になった可能性が高いと思います。」とのことでした。 これらのことをまとめると、次のことが重要と考えます。 ・正中静脈は痛みを伴わず、大量に漏れる可能性があるという事実を知っておくこと。 ・腕を上げた状態で、逆流、注入の確認する。 ・注入中に針が抜けないように、固定方法を工夫する。 ・患者の状態を見極める。(下記のリスクファクタを参考にしてください) ・前腕でも、末梢側を穿刺する場合は血管外漏出が起きた場合重症になる可能性がある ので注意する。 ※参考資料 【造影剤血管外漏出 】 l 症状:疼痛・腫脹・水泡 重症・・・潰瘍形成・コンパートメント症候群 l リスクファクタ(Cohanの論文より) ①高齢者・幼少時・意識の無い患者(コミュニケーションが取り難い) ②高度に衰弱した患者 ③同じ静脈を何回も穿刺されている場合 ④手背・足背など細い静脈への注入 ⑤注入する四肢の循環異常(糖尿病性血管疾患、静脈血栓) 血管外漏出防止のための注意 (造影剤要項2004Schering) 1:手背・足背・足首への注入は出来るだけ避ける。また、腱・神経・動脈に隣接する 部位への注入も可能な限り避ける。 2:テスト注入などにより事前に血管ルートの確認を行う。 3:造影剤注入中に注入部位を観察し、血管外漏出がない事を確認する。 4:検査終了時にも再度、注入部位を注意深く観察する。 ※患者の訴えに耳を傾ける A.13 保山悦子 正中神経損傷のリスクも考慮も必要です。 肘正中・尺側皮静脈の下に上腕動脈走行や正中神経範囲(日本人超音波での調査:肘関節の部位において正中神経は全例で上腕動脈の尺側1.5㎝以内の領域にある:Ohnishi et al,2009/肘窩における皮静脈と皮神経の走行関係:大森佳子、2009) 上記をエビデンスになるべく前腕部位(挙上してもキンクしない、抜けかからない)を第一選択に、橈側皮静脈に近い肘正中静脈としています。確実に安全な部位はないので、合併症を防止するために皮静脈と神経、動脈の位置関係を知る事が重要だと思います。 |
| Q12.匿名 IVR時、当院では陰部の保護にサージカルバンテージを使っていましたが、製造中止となるため別のものを探しています。先生のところでは何をお使いですか?アンギオパンツを使っている施設もあるので、この際看護の質をあげるため何がいいか検討したいと考えています。何かいいものがありましたらご教示いただきたくよろしくお願いします。 また、今のところシルキーポアやオプサイトが候補に挙がっていて、コスト的に前者を考えています。オペ室ではオプサイトで保険請求できるそうですがIVRではできるのでしょうか? |
| A12.浅井望美 アンギオ時の陰部保護は施設によりさまざまなようです。 アンギオショーツやテープタイプの前ばり、トランクスタイプのもの、ガーゼを四つ折りにしキープシルクで固定をする、エステショーツなどです。 いずれにしても、検査室に来てから穿刺部位を露出する時や更衣の際などに患者さんの羞恥心に配慮できる体制が作れるといいと思います。医師や出棟準備を行う病棟看護師も含めてチーム全体で考えられるといいですね。 ちなみに、アンギオに使用する前ばり等は保険請求不可です。 |
| Q11.てーあ カテ後訪問についてです。カテ前訪問は数年前から毎日実施できているのですが、カテ後訪問も取り入れたいと思います。しかしながら、はっきりとした目的や方法もわからず、看護を繋げるという意味でとらえてはいるのですが・・・。 |
| A11.青鹿由紀 まずは、何を目的としてカテ後訪問をするのか、だと思います。 ご自分では、「看護をつなげる」という意味でお考えのようですが、部署のみなさんのお考えも同じでしょうか。 そして、その目的が達成されるための手段としてどのような方法を選択するのか、ということだと思います。 まずは、ご自分の部署で良く話し合ってみて下さい。 |
| A11.宇野知子 当部署では、現在脳外アンギオの診断のみ、検査前後訪問を行なっています。(エンボリや他の科までは実施できず)
|
| Q10.mi-na 大腿動脈からアプローチ後の圧迫止血時間と安静解除時間についての質問です。 各施設のプロトコールや医師の指示等で、さまざまな違いはあると思いますが・・・ |
| A10.保山悦子 プロトコールはなく、各科でパス化していたり経験値に基づいた止血時間となっている施設が多かったです。当院では大腿動脈止血マニュアルを医療安全管理室、各科医師、放射線科看護師が作成し本年度改訂しました。それをパス使用しています。 |
| A10.森田荘二郎先生(高知医療センター) 使用したカテーテルの太さ(Fr)にもよりますが、4Frで3時間、3Frで1時間が通常です。2006年の文献ですが、ご参照ください。 [IVR関連]腹部血管造影後の安静方法と解除基準 https://sites.google.com/site/morimorisousou/ |
| A10.竹内義人先生(国立がんセンター中央病院) 特集「いまさら聞けないIVRの基本」私のベスト・セルディンガー法。参考までに。 国立がんセンター中央病院 放射線診断部資料.doc |
| Q9.匿名 IVR 認定看護師になるには CVIT 認定医の行う PCI 、シャントPTA やペースメーカ植え込み、一時ペーシングは症例にカウントされますか? 来年度の認定試験を 目指していますが 症例が カウントできるのは 今年、年内ですか? |
| A9.浅井望美 第10条 申請資格の中に2) IVR学会専門医のもとで5年間に100例以上のIVR看護経験を有する。なお、この5年間とは別に定める資格試験日の前年12月31日を終日として遡ること5年とする。とありますので、症例数に関してはCVITも同じ条件だと思います。 CVITの認定医のもとでのカウントできる手技は現在検討中です。決まりましたらCVITのHPに載るのではないかと思われます。こまめにチェックお願いします。 |
| Q8.星 ①橈骨動脈穿刺時の消毒部位はどの範囲で行っていますか? 当院では、手のひら〜肘まで全周性(360度)にくまなく行っています。しかし、これと言って根拠もなく、イソジンと、手の下に敷く清潔な圧布が無駄ではないかという意見もあり、他院ではどの方法を参考にしたいと考えました。 ②右心カテの心拍出量計測時に使用する冷水は、どのようなものを使用していますか? 当院では、小さい金属製のバケツ用のものに氷を敷き詰めその中に冷蔵庫で冷やした5%ブドウ糖100mlをうずめ、18G×150㎜の針を清潔に刺し、シリンジで吸引し使用しています。しかしこれでは、氷と、清潔圧布がやはり無駄になるという考えもあり、他院での方法を参考にしたいと考えました。 |
| A8.本間美智子 研究会メンバーの施設に確認したところ下記の結果でした。術者や施設によって多少の材料の違いはあっても、コスト面や衛生・安全面を考慮して改善していく事はとても大事なことだと思います。 ①橈骨動脈穿刺時消毒部位 *部位に関しては各施設の術者が決める範囲、敷物は未滅菌のオムツタイプが使われていました。 【手掌〜上腕前面】 橈骨アプローチといっても上腕アプローチに変更もある為上肢前面(全周性ではない)が消毒範囲。 下に敷く防水シートは未滅菌の薄い平オムツ(商品名アメジスト)。 【手掌〜上腕180°程度の全周】 下に敷いているものは未滅菌の吸収シート(商品名アルファーマット)を使用。 【橈骨A円周10㎝程度の前面】 手台の載せたままで医師が消毒を行っているので、手の裏までは消毒なし。穴あき布の穴の部分+ αが消毒範囲。手の下には未滅菌の平オムツ(商品名しぼれます)。
②右カテの心拍出量計測時に使用する冷水【常時冷凍庫ストック】 *生食かブドウ糖を解凍使用し、測定回数の関係で簡易的な吸引方法をとるのはどこも同じでした。 【5%GLU100ml】 シャーベットにした大塚プラボトルに外筒のみの16Gサーフロー針を刺したままにし、医師が測定直 前に吸引します。看護師はシャーベットのボトルを差し出すだけ。液だれもシャーベットなのでありま せん。従って他の材料を使用しません。 【生食100ml】 電子レンジで15秒ぐらい温め半解凍。検査時には点滴棒にぶら下げ、三活と18Gを清潔野に出し医 師が生食に刺し、必要時に医師が自由に冷水を吸引するという状況です。 【5%GLU200ml】 使用時は、流しの蛇口から熱湯を流しボール内(湯銭で氷が半分)で氷は半解凍。検査時は、看護 師がボトルを持ったまま、医師が穿刺針を清潔に刺し、10ccシリンジで吸引し針を残したまま4〜6 回繰り返す。 |
| Q7.田中茜 IVRを担当しているのですが、なかなか近隣施設にIVR中心にしているところがなく、さみしい思いをしています。 神戸大学に情報を聞いたりしているのですが、担当してくれていた認定看護師が部署が変わりIVRとは疎遠な場所になってしまいました。 近隣に認定看護師もおらず、一人ぼっちでもやもやです。 関西圏でもイベント、研修がほしいし、交流やディスカッションする場が欲しいです。来年新病院として立ち上がるので、お手数ですが、田舎のIVR発展のためご教授ください。 |
| A7.丸山陽子 関西・関東に関係なく、日本全国で同じ思いをしている看護師は多いと思います。 私もその一人でしたが、IVR看護研究会を通してさまざまな病院の看護師の方と出会い話すことができました。そこで、情報交換したり、ときに励ましもいただくことができました。 現場に戻ると自分一人で戦うことが多いですが、だからこそこのIVR看護研究会で活力をいただいてもらいたいと思います! 関西の方でしたら、京磁IVR懇親会や青丹よしIVR倶楽部また、関西IVR地方会は看護セッションもあり活発なようです。 ぜひ、一緒に日本全国で情報交換を行いながら、『IVR看護』を発信していきましょう! |
| Q6.hiro IVR認定看護師とCVIT認定看護師制度はまた別のものなんでしょうか? |
| A6.野口純子 結果から言えば同じです。 「IVR学会認定IVR看護師制度」の認定を受けるためには以下の3つの条件があります。 1) 看護師免許を有すること(正看護師、准看護師は問わない)。 2) IVR学会主催のIVR看護講習会を2年間で1回以上受講していること。 3) IVR学会専門医のもとで5年間に100例以上のIVR看護経験を有する。 3)の条件がクリアできず認定を受けることができない方も多くいらっしゃったかと思いますが。今後は、CVIT(Japanese Association of Cardiovascular Intervention and Therapeutics:日本心血管インターベンション治療学会)も日本IVR学会と合同で専門看護師を認定していこうということになり、CVITの認定医のもとでPCIを行った症例もカウントされます。認定試験や申請に関する情報などはは両学会のHPをご覧ください。 |
| Q5.てーあ 止血方法について教えてください。 現在鼠蹊部の止血は圧迫後、シルキー(絆創膏みたいなもの)をはり沈子、3点テープ固定。その上に砂嚢をおきゆるゆるの効果があるかわからない止血ベルトで砂嚢を固定しています。疑問は、止血ベルトの使い方です。明らかに砂嚢を固定するベルトとして使われている止血ベルト(実は最近までそれが当たり前だと思っていた・・・)私が思うに、圧迫止血→シルキー→沈子→テープ固定→砂嚢→テープで砂嚢を固定だと思うのですが、どうなんでしょうか? 循環器中心でしている病院なのにこういうことが昔のままで、正しい使い方を教えてほしいです。また、砂嚢の固定方法が知りたいです。 |
| A5.浅井望美 大腿動脈から穿刺した場合の止血方法について、プロジェクトメンバーの施設ではどうやっているのか聞いてみました。 砂のうを使用している施設は1施設で、他は数年前までは使用していましたが現在は使用していない施設が多かったです。 止血ベルトの使用も1施設で、止血枕子をテープで仮止めをしてから止血ベルトを使用しているそうですが、砂のうは使用していません。他はすべて固定力の強い粘着テープを使用し、止血枕子の上から、八の字か十字または3点固定をしているようです。 使用するデバイスの太さや患者さんの血液データなども考慮する必要があると思いますので、チームで検討する機会がもてるといいですね。 |
| Q4.グッチー RFAの手技の時、かなり患者さんは疼痛が強く、苦痛そうなんですが、鎮痛剤やセデーションの薬剤でいつも決まっているものがありますか?当施設では、ペンタジンivや麻薬を使用しますが、主治医により薬剤の使用はまちまちです。患者さんや治療範囲などいろいろな影響はあるんでしょうが、有効的に薬剤の効果があって、楽だったねという経験がありません。もちろん声かけなどしますが、それだけでは患者さんの苦痛をとることができません。教えて下さい。 |
| A4. 山門亨一郎(三重大放射線医) 当院では、RFA時はフェンタニールです。除痛効果が強く、呼吸抑制もないので使いやすいです。 出棟時に、ボルタレン坐薬とアタPを投与しています。一度試してみてください。 |
| Q3. ともりん 血管系IVR施行時の医師、および介助者の手洗いについて質問です。 手術時の手洗いに準じて行う事が基本で良いのでしょうか? この件に関して、参考資料がありましたら教えて下さい。 |
| A3. 保山悦子 手洗いには通過菌の除去を目的とする日常手洗いと、通過菌の完全除去を目的とし、医療従事者が行う衛生手洗い、更に通過菌だけでなく常在菌も除去し手術前に行われる手術時手洗いがあります。 現在手術室でもブラシでのスクラブ法は手荒れによる菌の付着や洗浄効果やコスト面で、保湿剤入りアルコール揉み洗いのラビング法が奨励されて、IVRもその移行が多くなっています。2005臨床画像(メディカルビューvol21)・2006 日本 IVR 学会総会「技術教育セミナー」・CDCガイドラインを参照してください。 ただし、施設のハード面の問題もありますので、手洗いの問題提起は所属上長から院内ICTを含めて、関連医局長と検討された方が良いかと思います。 |
| Q2. ともちん 患者さんへの声かけのタイミングがよくわかりません。いつ、どんな時にかけたら効果的でしょうか? また、声をかけない方がいい時はどのような時でしょうか? |
| A2-1. 青鹿由紀 私の所属する施設では術前訪問は行っていないので、初めてIVRを受ける患者さんは自分が受けるIVRのイメージがついていません。IVRに臨む患者さんの不安や苦痛を軽減したくて、私は、次のように行っています。 ①入室時の挨拶と患者確認のあと、これから行われるIVRの大まかな流れを説明します。 ②検査台に移る・検査衣を脱ぐなどの行為も声をかけながら行い、患者さんにも協力していただきます。手技に影響なく動かせる範囲を説明して患者さんにシミュレーションしてもらいます。 ③患者さんが目をつぶっていても次のタイミングでは声をかけます。 1)穿刺や薬剤注入など痛みを伴う手技の前後→「麻酔の針がチクッとしますよ」「右の腰のあたりが重苦しい感じになるかもしれません。つらい時にはおっしゃってくださいね」「御気分は大丈夫ですか?」等 2)子カテで繊細な手技の前後→「ヤマの部分なのでどこも動かないでくださいね」「ご協力ありがとうございました。足首を動かして大丈夫ですよ」等 3)撮影前後→「造影剤が身体に入ると身体がカーツと熱く感じるかもしれません」「御気分は大丈夫ですか?」等 ④患者さんの様子が変わったと感じた時も声をかけます。 1)顔をしかめている→どこか痛いかもしれない 2)冷汗や生あくびが出ている→ 迷走神経反射等で血圧が下がってきたかもしれない 3)もそもそしている→ 尿意や痒いところがあるかも、同一体位による腰痛かもしれない ⑤声をかけてはいけないタイミングですが、息止めをしなければいけない時に、返事を要する声かけをしてはいけないと思います。
A2-2. 保山悦子 声かけのタイミングがわからないとの質問ですが、そもそも何故声をかけたいのでしょうか? 体動制限に対しては患者の協力を得られるような声かけ、不安や緊張にはメンタルケアとしての声かけ、手技上の苦痛や合併症の確認のアセスメントとしての声かけ、術者に患者の情報を知ってもらうための声かけがあります。声かけができない時は、カテーテル操作の息止めが必要な時や繊細なテクニックを必要としている時です。術者の動きを見ながら、流れを止めないような声かけは、意識下で行うIVR看護のポイントです。また、漠然と「大丈夫ですか?」「痛くないですか?」ではなく、「この痛みは最初だけです、気分が悪くなったら教えて下さいね」「熱く感じますが薬の作用ですぐ治まりますよ」等、前向きな言葉に置き換えて声を掛けていくこともテクニックの一つです。
A2-3. 宅間陽子・中谷春美 私達もIVRに携わるようのなった当初は、同じように感じていました。IVRは意識下で行うため、患者さんの不安や苦痛を軽減するための声掛けはとても重要です。検査・治療の内容によって少しタイミングが変わってきますが、大まかな流れとして紹介します。 ①声掛けをしないほうがいい時はどのような時でしょうか カテーテル操作で息止めを必要とする時、繊細なテクニックを必要とする時があげられます。 →話しをすることで、カテが動いてしまい手技に支障をきたし、最終的には患者さんの不利益につながるかもしれません。だからこそ、検査・治療の流れを知ることが患者さんのためになりますね! ②いつ、どんな時に効果的な声掛けにつながるか 例:TAE編(検査・治療の内容や患者の状況によって様々ですが) ・麻酔、穿刺のとき→「これから、麻酔を行います。チックとしますよ」「少し押される感じがしますよ」など進行状況をつたえます ・治療前後のとき→「これから、治療を始めていきますのでお腹が痛くなったり吐きけがありましたら我慢せずに教えてください」 ・患者さんの様子が変わったとき→感患者の状況によった声掛けを行う ・造影のとき→「造影剤が体に入ると体があつくなります。一時的に感じますが、すぐに落ち着いてきます」「ご気分はいかがですか」 声掛けのタイミングはこのような感じとなりますが、意識下で行うIVRは患者さんの協力がとても重要です。「体を動かさないでください」という言葉かけよりも、「体は動かせませんが、近くにいますのでいつでも声をかけてください」のようなできないことばかりではなく「できる」ことを伝えることも一つの大事なポイントかもしれませんね。 |
| Q1.匿名 記録についてお尋ねします。 現在電子カルテで経時的にテンプレートに記録しています。別に紙ベースで患者の問題点を挙げアセスメントして経過と評価を行っています。全患者に行っているわけではなく、その理由として訪問に行く時間と看護師がいないこと、紙と電子カルテの二重が負担となっています。記録の質の向上として良い方法がありましたら、教えて頂きたいのですが・・・ずうずうしくて申し訳ありません。 |
| A1. 宇野知子・奥園佳子 看護計画を紙ベースで運用しているとのことですが、院内として正式な書類でなければ、せっかくの記録もメモ扱いになってしまいますので、検討が必要だと思います。 電子カルテ上にIVR看護における標準看護計画を作成できれば、かなり記録は簡潔になるのではないでしょうか。訪問しないと評価が難しいのであれば、病棟看護師と連携して病棟で引き続き評価し、フィードバックしてもらうようにするなど、まずは現状でできる標準看護計画を作成し、使用してみて修正していくと良いと思います。また、クリニカルパスを作成し、検査中の看護計画もいれるという方法もあります。 各施設によって看護記録基準や電子カルテ運用基準などがあると思うので、まずは院内基準をしっかり見直して自部署の記録のあり方を検討するとよいと思います。 |
お問合せはこちら
IVR看護研究会は、安全安楽かつ効果的に患者がIVRを受けられるようにIVR看護のあり方を検討する場です。本会はIVRにおける看護の臨床実践能力を高めるため専門知識や技術の習得、研鑽をめざし、チーム医療における看護師の役割を追求し、また、IVR看護師の専門性を確立するため、継続して学習する場、人的交流の場を提供することを目的としています。



